- No products in the cart.
Artículo publicado en “Revista española de Enfermedades Digestivas, The Spanish Journal of Gastroenterology“
La derivación portosistémica intrahepática por un abordaje transyugular (TIPS) es un importante procedimiento mínimamente invasivo para las complicaciones derivadas de la cirrosis hepática (hipertensión
portal y / o ascitis refractaria al tratamiento). Desde su introducción por GM Richter hace 29 años (1), ha sido aceptado universalmente como un tratamiento eficaz para complicaciones de la cirrosis hepática como varices gastroesofágicas sangrantes y ascitis refractarias (2). Más de 2,387 artículos encontrados usando el término MESH “ Portosystemic Shunt Intrahepatic Transjugular ” corroboran su relevancia e interés científico. Manuel Maynar (3) introdujo este procedimiento en España en 1991 y desde entonces se han publicado más de 55 artículos científicos sobre TIPS. Sin embargo, la mayor parte de los artículos (40, 72,2%) corresponden a un grupo de gastroenterólogos que realizan este técnica (4). Las principales indicaciones de TIPS, según los lineamientos de sociedades como la Sociedad de Radiología Intervencionista (SIR) y la Asociación Americana para el estudio de Enfermedades hepáticas (AASLD), son varices gastroesofágicas recurrentes, hemorrágicas y cirróticas (5). Otras indicaciones son el síndrome hepatorrenal, hidrotórax recurrente en pacientes cirróticos y la enfermedad de Budd-Chiari, así como síndrome de oclusión sinusoidal en trasplantes hematopoyéticos (SOS). La publicación de García-Pagán et al. (7) en NEJM (2010) aumentó el número de TIPS realizados debido a la recomendación de la realización precoz de TIPS en pacientes cirróticos con sangrado de varices gastroesofágicas. Sin embargo, no está claro si esta publicación condicionó el incremento del número de TIPS en España.
Hay muchos consensos internacionales y diferentes recomendaciones para la indicación de TIPS dentro de cada país. Sin embargo, existen pocas publicaciones científicas que indiquen el número de TIPS realizados en cada país o región (6,8,9). La Sociedad Española de Radiología Vascular e Intervencionista (SERVEI) es consciente del número de TIPS que realiza anualmente a través de los registros de su actividad médica. Sin embargo, carece de datos sobre indicaciones, complicaciones, seguimiento y mortalidad (10). En España hay un total de 222 hospitales, de los cuales 110 (49%) tienen un Centro Intervencionista de Equipo Especializado en Radiología (IRst). La gran mayoría de los hospitales son de nivel terciario (79, 71,8%) y el resto son hospitales de segundo nivel (21, 28,2%). Todos estos hospitales atienden a una población cercana a los 46,48 millones de habitantes.
Hemos analizado los datos reportados en el registro anual de SERVEI en el año 2016 de 110 hospitales con RTI en España. Un total de 87 centros (79,09%) respondieron a su registro de actividad médica en 2016 y 49 (44,54%) hospitales declararon tener el procedimiento TIPS incluido en su cartera. Según este registro, 415 TIPS fueron realizados durante 2016. Se envió una encuesta por vía electrónica a los 49 centros con cuestiones relacionadas con los TIPS realizados en su hospital dentro del tiempo estudiado. Se solicitó un acuerdo de confidencialidad y manejo de los datos clínicos de cada paciente, de todo el IRst a través de la Sociedad Española de IR (SERVEI). Todos los pacientes que se sometieron TIPS había firmado un consentimiento informado.
Este estudio retrospectivo fue aprobado por el Comité de Ética de SERVEI para publicar los datos recogidos en el informe de registro SERVEI 2016 (23-00-2019-SERVEI16). El artículo fue escrito siguiendo las pautas de la declaración STROBE para observaciones de estudios (11).
Desde el 1 de julio de 2018 al 28 de febrero de 2019, los 49 centros que habían reportado TIPS durante 2016 se les envió una encuesta vía correo electrónico. Esta encuesta (Fig.1) recogió la clínica y datos técnicos relacionados con los pacientes que fueron sometidos a TIPS durante el período del 1 de enero de 2016 al 31 de diciembre de 2016, con al menos un año de seguimiento clínico. Los datos provienen de la base de datos de cada hospital y de sus registros médicos. Todas las encuestas se analizaron mediante hojas de cálculo y la versión del programa estadístico SPSS. 21,0 (IBM Corp, Armonk, Nueva York).

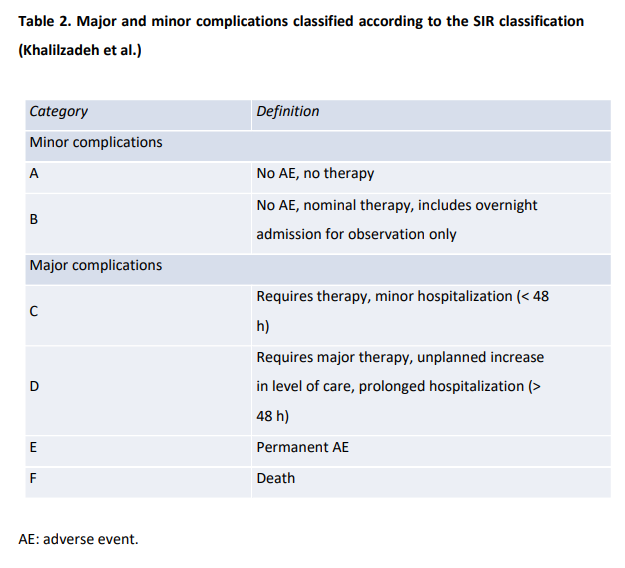
En la encuesta se formularon 31 preguntas (Fig.1):
Todos los análisis estadísticos se realizaron utilizando un programa informático para análisis estadísticos con SPSS (IBM Corp. Released 2012, IBM SPSS Statistics para Macintosh, versión 21.0. Armonk, Nueva York: IBM Corp). Todos los datos se expresaron como la media y la desviación estándar para las variables cualitativas y los datos categóricos se expresaron como porcentajes. Un valor de p <0,05 se consideró estadísticamente significativo .
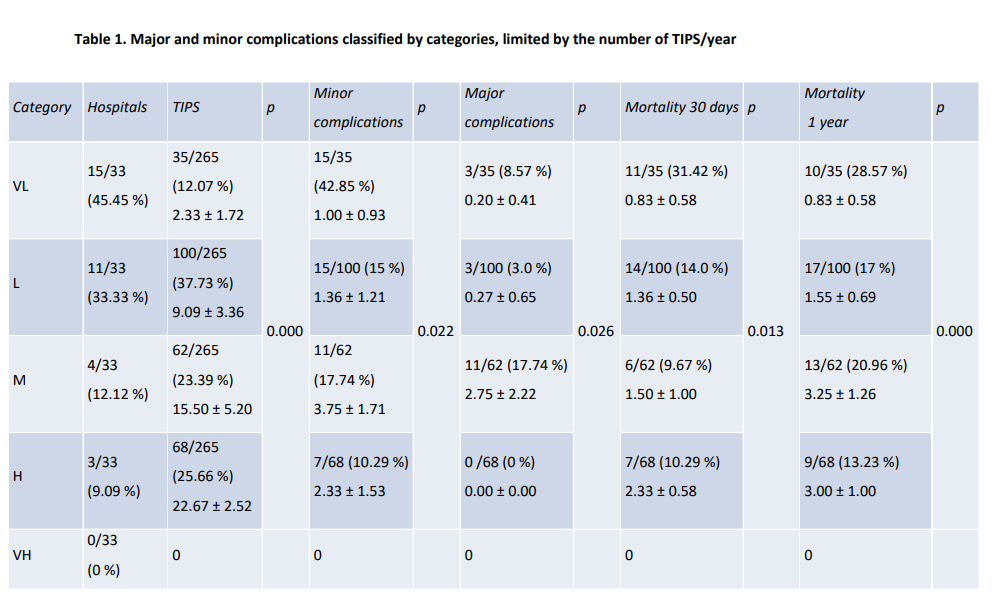
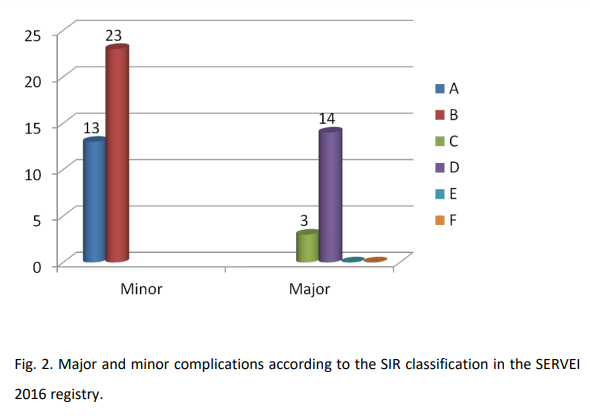
Un total de 33 de los 49 hospitales incluidos (67,35%) respondieron la encuesta . Estos son los más importantes y representativos de España, con una media de 740,42 ± 439,24 camas por hospital (rango 130-2,521 camas) y una población media asistida de 367.363,64 ± 193.708,83 habitantes por centro. La mayoría de los hospitales eran terciarios nivel asistencial, excepto tres (3/33; 9,1%) y la mayoría eran universitarios hospitales excepto dos (2/33; 4,08%). Cuatro hospitales (4/33; 12,12%) no cumplieron cualquier TIPS en 2016 a pesar de tener TIPS acreditados en su cartera de trabajo. De un total de 415 TIPS realizados en España en 2016, los hospitales que respondieron a la encuesta solo tenían realizados un total de 265 con un promedio de 8.03 ± 7.09 (rango 0-25) por hospital. Estos 265 TIPS se realizaron en 265 pacientes, 199/265 (75,09%) eran hombres y 66/265 (24,90%) eran mujeres, con una edad media de 50,13 ± 19,62 años (rango 42- 67 años). Según la clasificación de Child-Pugh, los pacientes se clasificaron como A: 44/265 (16,60%), B: 188/265 (70,94%) y C: 33/265 (12,45%). El MELD promedio la puntuación fue de 13,67 ± 2,2 puntos (rango 10,9-17,2). Una trombosis portal crónica había sido diagnosticada en 9/265 (3,39%) pacientes antes de realizar la TIPS. Los principales departamentos clínicos que enviaron a los pacientes para TIPS fueron los de gastrointestinal y los departamentos de hígado (48,5%) y las unidades de cuidados intensivos (39,4%). La indicación más frecuente fue hemorragia por várices gastroesofágicas en 144 casos. (54,33%), seguida de profilaxis de hemorragia en 55 (20,75%) y ascitis refractaria a tratamiento en 53 pacientes (20,75%). Otras indicaciones fueron el síndrome de Budd-Chiari en once casos (4,15%) y síndrome hepatorrenal en tres pacientes (1,13%). Un total de 165 (62,26%) de los TIPS se realizaron de forma urgente, mientras que 100 (37,7%) fueron programados. El éxito técnico se alcanzó en 89,16 ± 20,9% (rango 50-100%) de los pacientes. En este grupo, hubo resangrado durante el seguimiento en 41 pacientes (17,9%). Veintiún grupos de IRst (72,4%) lograron un éxito técnico promedio en sus procedimientos en el 95-100% de los casos. Sesenta y nueve pacientes (26,03%) presentaron complicaciones relacionadas con el procedimiento, de las cuales 52/265 (19,62%) fueron menores y 17/265 (6,41%) fueron mayores. La mortalidad relacionada con la enfermedad a los 30 días fue 38/265 (14,33%) y 49/265 (18,49%) al año (Fig.2). El número de TIPS realizados cada año por categoría fue el siguiente: VL: 35 hospitales (13,20%), L: 59 (22,26%), M: 103 (38,86%) y H: 68 (25,66%). No había hospitales en la categoría VH. Las complicaciones generales y la mortalidad por hospital se resumen en la Tabla 1.
Varios estudios han demostrado que la realización temprana de TIPS mejora la tasa de mortalidad y reduce el resangrado y la estancia hospitalaria en pacientes con cirrosis descompensada (9,13-15). Según estos datos, los primeros TIPS deben realizarse en pacientes diagnosticados de hemorragia por várices gastroesofágicas que cumplen con las condiciones mencionadas anteriormente. Esta hipótesis se refuerza por los estudios de García-Pagán et al. (8,9), en el que el tratamiento farmacológico + la ligadura endoscópica se comparó con el desempeño temprano de TIPS para el control del sangrado a los seis meses y supervivencia al año. En estos estudios, la supervivencia fue de más del 20% más alto en pacientes con TIPS temprano (61% versus 86%). Además, el control del sangrado (13,2%) y el resangrado (30,0%) mostró un claro beneficio de un TIPS a uno y dos años. Actualmente no hay datos epidemiológicos que respalden el aumento o disminución del número de TIPS en el mundo o en España después de esta publicación (8, 12, 17). Según el registro de actividad de SERVEI, se realizaron 415 TIPS en 49 centros (ratio por hospital, 8,4 TIPS / año en 2016) en España durante 2016. El número de los TIPS realizados en 2013 se compararon utilizando el mismo registro y no hubo aumento significativo (ratio 7,9 vs 8,4 TIPS / año). No hay datos disponibles sobre la estabilización, aumento o disminución del número de TIPS en España. En comparación con otros países en el mismo período, la tasa fue de 3,3 por millón de habitantes/año en España y 17,2 millones/año en Estados Unidos. Con respecto a Europa, la tasa fue de 87.2 por millón y año en Francia (18).
Según Sarwar A et al., la realización de pocos procedimientos TIPS en un centro podría aumentar la mortalidad y las complicaciones de los pacientes sometidos a TIPS (19). Un total de 57,5% de los centros que respondieron a la encuesta realizaron entre uno y nueve TIPS por año (VL, L). En este grupo, el número total de complicaciones fue mayor en comparación con el grupo de centros que se clasificaron como alto o muy alto.
Estas complicaciones se reducen con la experiencia del equipo y el número de TIPS realizados. No es aconsejable establecer un umbral, ya que la mayoría de pacientes no podrían ser atendidos por un solo hospital.
Se ha establecido un umbral del 5% para complicaciones mayores (20). De los 49 centros españoles que habían realizado TIPS durante 2016, solo 33 (67,34%) respondió la encuesta con un total combinado de 265 TIPS. Casi tres cuartas partes de la TIPS (199/265) (75,9%) se realizaron como profilaxis en pacientes con hemorragia debida a las várices gastroesofágicas. No se sabe si estos TIPS se realizaron como un procedimiento de rescate. La gran mayoría de los pacientes (73,8%) estaban en estadio Child-Pugh B y la puntuación media del MELD fue de 14,3 ± 5,37 puntos. La ascitis refractaria al tratamiento fue la segunda indicación en 53/265 (20%) de los casos, lo que significa que estas indicaciones representaron el 96% de todos los TIPS. Estos datos sobre las indicaciones de TIPS difieren de otros países, como es el caso de los Estados Unidos, donde estas indicaciones sólo supusieron el 66,7% de todos los TIPS (18).
La mortalidad intraoperatoria durante la TIPS es poco frecuente y hay pocos casos reportados en al respecto (21). En el presente estudio no se observó mortalidad intraoperatoria, con un pequeño porcentaje de complicaciones mayores (6%). Sin embargo, cabe destacar que los casos de tipo D requirieron medidas terapéuticas y una hospitalización prolongada.
Además, el 16,6% de las complicaciones menores no requirieron medidas terapéuticas especiales y la mortalidad a 30 días fue mayor en las categorías muy baja y baja (p <0,005). En España, el número de muertes por año durante el episodio agudo de gastroesofágico se desconoce el sangrado por varices y no hay recomendaciones claras para la indicación de TIPS en diferentes hospitales. Antes de sangrado por gastroesofágico varices, se realizan diversas medidas farmacológicas y endoscópicas hasta que el
gastroenterólogo o el intervencionista indica TIPS (en general, el paciente tiene una situación clínica más grave que modifica la puntuación de Child-Pugh).
En España, según nuestro conocimiento, los TIPS tempranos no se realizan en la mayoría de los centros, con la excepción del grupo García-Pagán (16). Por lo tanto, a la luz de las publicaciones actuales, los primeros TIPS podrían mejorar la supervivencia en pacientes Child B y C con menos de 14 puntos.
En nuestro estudio, no hubo evidencia de la relación entre TIPS y
trasplante de hígado; el 11,6% (31) de los pacientes recibió un trasplante en el primer año frente a 1.159 pacientes sometidos a trasplante en España durante 2016.
Así, el 2,8% de todos los trasplantes tuvo un TIPS. Se necesitan estudios más amplios para determinar si el TIPS podría ser un procedimiento previo al trasplante seguro.
El estudio tiene algunas limitaciones, una es que solo el 67,34% (33/49) de los centros que realizaron TIPS respondió la encuesta. Por otro lado, fue un
estudio retrospectivo multicéntrico con cierta heterogeneidad en los datos y la práctica clínica, que era necesario para ser estandarizado.
En conclusión, con los datos actuales, no hay evidencia que indique si se realizan suficientes TIPS en España. El número de TIPS por millón de habitantes es menor que en otros países como Estados Unidos y Francia. Sin embargo a pesar de tener menor número de TIPS, la mortalidad y las complicaciones mayores en España son comparables a los datos publicados (13,19,22,23). Se necesitan más estudios para poder responder a estas preguntas.
Los autores agradecen el apoyo de la Sociedad Española de Vascular y
Radiología Intervencionista (SERVEI).